Funktionen und Struktur der Sklera des Auges. Verschiedene Arten von Krankheiten.
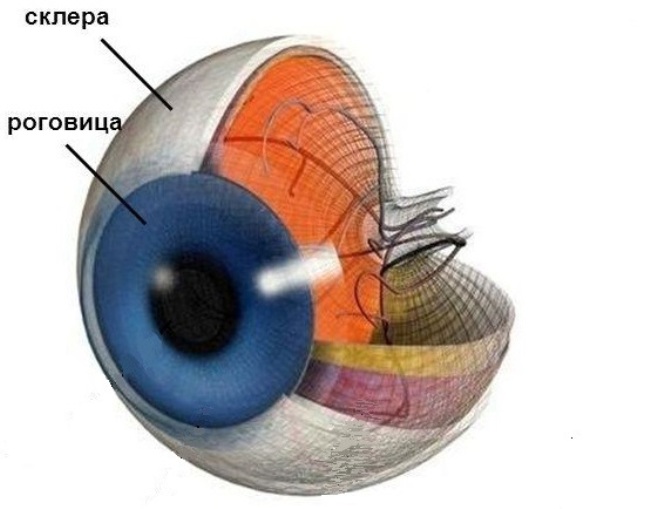
Die Sklera ist die weiße Membran, die die Augäpfel bedeckt. Aus dem Griechischen wird das Wort mit „hart“ übersetzt. Sie wird als Fasermembran bezeichnet, zu der die Hornhaut gehört. Die Sklera wird aus Kollagenfasern gebildet, deren chaotische Anordnung ihre Trübung verursacht.
Die Dichte der Tunica albuginea ist an verschiedenen Stellen der Augen nicht gleich. Bei Kindern ist die Sklera dünn und verdickt sich mit der Zeit. Im Durchschnitt beträgt seine Dicke 0,3-1 mm. Wie andere Bestandteile des Auges ist die Sklera anfällig für angeborene, erworbene Krankheiten. Jeder von ihnen wird zu einem Hindernis für ein erfülltes Leben.
Struktur
Die Sklera ist ein ziemlich dichtes Fasergewebe. Es umgibt die Iris, die Pupille, und besteht aus gebündeltem Kollagen. Lassen Sie uns die Struktur der Lederhaut analysieren. Es besteht aus mehreren Schichten:
- Extern (episkleral). Dies ist ein lockeres Gewebe, darin befinden sich Gefäße. Sie bilden ein tiefes Oberflächennetz. Die Besonderheit der äußeren Schicht ist eine zuverlässige Verbindung mit dem äußeren Teil der Augäpfel.
- Sklera. Die Zusammensetzung umfasst Kollagen, elastisches Gewebe, Fibrozytensubstanzen, die an der Kollagensynthese beteiligt sind.
- Intern ("braune Platte"). Dies ist ein Bindegewebe, es enthält Chromatophoren, die eine bräunliche Tönung der Oberfläche der Schale verursachen.
Die hintere Sklera ist eine dünne Platte mit einer Gitterstruktur. Axone, Prozesse von Ganglienzellen, treten durch ihn aus. In der Tunica albuginea befinden sich die Nervenwurzeln, Blutgefäße, die durch die Abgesandten (spezielle Kanäle) verlaufen.
An der Innenseite der Sklera befindet sich am Vorderrand eine Rinne. Seinen Hauptteil nimmt das trabekuläre Zwerchfell ein, darüber befindet sich der Schlemm-Kanal. Der vordere Rand der Furche befindet sich neben der Descemet-Membran, der Ziliarkörper ist am hinteren Rand befestigt.
Funktionen
Eine wichtige Aufgabe der Lederhaut besteht darin, eine gute Sehqualität zu gewährleisten. Die Tunica albuginea verhindert das Eindringen von Licht in die Augen und schützt sie vor intensiver Beleuchtung und Blendung. Es schützt interne Strukturen vor Schäden und negativen Faktoren.
Die Lederhaut bildet die Stütze der Elemente außerhalb der Augäpfel. Dazu gehören: Bänder, Blutgefäße, Nerven, Augenmuskeln. Zusätzliche Funktionen der Tunica albuginea:
- Fixierung von Nerven an den Augen, Muskelgewebe;
- Sicherstellung des Blutabflusses durch die Venenäste.
Da die Sklera eine dichte Struktur ist, hilft sie, den Augeninnendruck innerhalb optimaler Werte zu halten und erleichtert den Abfluss von Augenflüssigkeit.
Erkrankungen der Lederhaut
Der Zustand der Sklera wirkt sich direkt auf die normale Funktion der Augen aus. Bei einem gesunden Menschen ist die Schale weiß mit einem leichten Blaustich. Bei einigen Kindern kann die Farbe der Lederhaut aufgrund ihrer Dünnheit intensiver sein. Wenn die hellblaue Tönung der Augenmuschel mit zunehmendem Alter nicht verschwindet, handelt es sich um eine angeborene Pathologie. Es entwickelte sich als Folge von Verletzungen der Augenbildung in der pränatalen Phase.
Jede Veränderung des Farbtons der Lederhaut ist ein Zeichen für eine Fehlfunktion des Körpers.
In diesem Fall verblasst es oder wird gelblich. Gelbfärbung kann auf Lebererkrankungen oder Augeninfektionen hinweisen. Wenn Sie bemerken, dass die Tunica albuginea den Farbton verändert hat, sollten Sie zum Arzt gehen. Bei älteren Menschen ist eine leichte Gelbfärbung der Sklera jedoch eine Variante der Norm. Es entsteht durch die Verdickung der Pigmentschicht, die Ansammlung von Fetten.
Unterscheiden Sie zwischen angeborenen und erworbenen Pathologien der Sklera des Auges. Schauen wir uns jeden von ihnen genauer an.
Angeborene Krankheiten
Angeborene Skleralerkrankungen umfassen:
- Melanopathie (Melanose). Es äußert sich in einer übermäßigen Pigmentierung des Skleralgewebes mit Melanin, so dass die Tunica albuginea gelblich wird. Melanopathie ist ein Symptom von Problemen des Kohlenhydratstoffwechsels. Es wird bereits im Kindesalter erkannt.
- Aniridium. Eine seltene Pathologie, die durch das Fehlen der Iris in der Sklera gekennzeichnet ist. Sie wird durch eine Mutation in einem Gen verursacht, das für die normale Entwicklung der Sehorgane verantwortlich ist. Erworbene Aniridie wird ebenfalls angetroffen. Es entwickelt sich aufgrund eines Traumas, einer Entzündung der Iris. Bei einigen Patienten wird die Iris aufgrund degenerativer Prozesse zerstört.
- Blue-Sklera-Syndrom. Das Gewebe des Weißen des Auges nimmt eine leuchtend blaue Tönung an. Begleiterkrankungen werden ebenfalls festgestellt: verschwommenes Sehen, Hörstörungen, Eisenmangel. Das Syndrom kann ein Zeichen für eine schwere erbliche Knochenerkrankung sein, die sich durch Verformung, Ausdünnung des Knochengewebes, Fehlfunktion der Gelenke und Krümmung der Wirbelsäule äußert.
Angeborene Sklerapathologien haben keine speziellen Therapiemethoden. Wenn Begleiterkrankungen festgestellt werden, wird eine symptomatische Behandlung verordnet.
Erworbene Krankheiten
Die Sklera des Auges unterliegt der Entwicklung erworbener Pathologien, die bei systemischen Erkrankungen des Bindegewebes auftreten können. Die Schwachstelle der Schale ist die Platte, da sie sich unter dem Einfluss negativer Faktoren dehnen kann. Als Folge der Verformung beginnt dieser Teil des Auges auf die Gefäße und Nervenenden zu drücken.
Erkrankungen der Lederhaut werden durch das Vorhandensein anderer Schwachstellen verursacht. Dazu gehören zu dünne Bereiche, dort bilden sich Staphylome (Vorwölbungen). Auf der Tunica albuginea können Tränen auftreten. Sie befinden sich in der Regel zwischen den Ansatzstellen der Augenmuskeln.
Bei einigen wird eine Exkavation (Vertiefung) der Nervenscheibe diagnostiziert. Pathologie begleitet oft Glaukom. Andere Beschwerden, Zustände mit Exkavation: Ödeme, Neuropathie, Kolobom, Netzhautvenenthrombose.
Entzündliche Erkrankungen entwickeln sich häufig: Skleritis, Episkleritis.
Pathologische Prozesse werden durch eine Erschöpfung der Membran aufgrund von Infektionen und anderen negativen Faktoren hervorgerufen und gehen oft mit einer Funktionsstörung anderer Organe einher.
Betrachten wir die erworbenen Erkrankungen der Lederhaut genauer.
Episklerit
Episkleritis ist eine entzündliche Pathologie des äußeren fibrösen Gewebes. Es wird vom Auftreten von Robben in Form von Knötchen begleitet. Häufiger wird die Krankheit bei Frauen ab 40 Jahren, bei älteren Menschen, seltener bei Kindern festgestellt. Die Pathologie ist chronisch und betrifft beide Augen. Ihre Gründe:
- Infektionskrankheiten;
- Eine Erhöhung des Harnsäurespiegels im Blut;
- entzündliche Pathologien;
- Ein Bissen eines Insekts;
- Augentrauma;
- Allergie;
- Kontakt mit einem Fremdkörper;
- Die Wirkung von Chemikalien;
- Hormonelles Ungleichgewicht.
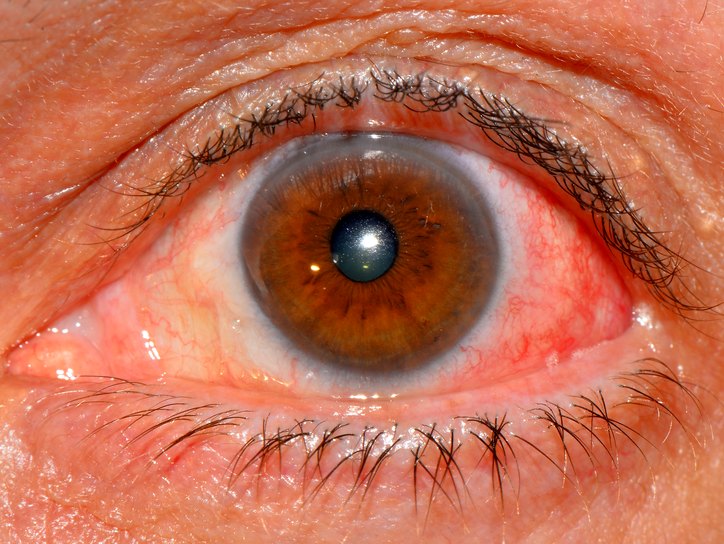
Das betroffene Auge wird leuchtend rot. Der Patient wird von Unbehagen, Schmerzen und Lichtempfindlichkeit gequält. Die Augenlider, die Membranen der Augen schwellen an. Im Gegensatz zur Konjunktivitis betrifft die Episkleritis die Gefäße nicht, sie verläuft leichter.
Die Pathologie wird von einem Augenarzt mit folgenden Methoden diagnostiziert:
- Biomikroskopie (Untersuchung von Augenstrukturen);
- Perimetrie (Untersuchung der Grenzen der Gesichtsfelder);
- Tonometrie (Messung des Augeninnendrucks);
- Refraktometrie (Messung der Refraktion, Bestimmung der Sehqualität);
- Visometrie (Definition der Sehschärfe).
Episkleritis begleitet manchmal andere Pathologien, daher ist es besser, einen Arzt für Infektionskrankheiten, Endokrinologen, Allergologen und Rheumatologen aufzusuchen.
Die Therapie umfasst die Ernennung von Medikamenten, Physiotherapie. Dem Patienten werden Tropfen nichtsteroidaler entzündungshemmender Medikamente ("Dexapos", "Dexamethason"), feuchtigkeitsspendende Medikamente (Medikamente "künstliche Träne") verschrieben. Wird eine Infektion festgestellt, werden Antibiotika benötigt. UHF hat einen positiven Effekt.
Die Prävention von Episkleritis umfasst:
- Stärkung des Immunsystems;
- Einhaltung der Hygiene;
- Rechtzeitige Erkennung, Behandlung von Krankheiten, die den Zustand der Sehorgane beeinträchtigen;
- Augenschutz bei der Arbeit in einer chemischen Industrie.
Skleritis ist eine Entzündung der Sklera, die alle ihre Schichten betrifft. Die Pathologie verläuft mit einem Schmerzsymptom, einem Gewebeödem und führt zu einem Sehverlust. Wird die Skleritis nicht rechtzeitig geheilt, wird die Tunica albuginea vollständig zerstört und es kommt zur Erblindung. Typischerweise betrifft die Krankheit ein Auge und manchmal beide. Es wird häufiger bei Frauen diagnostiziert, selten bei Kindern.
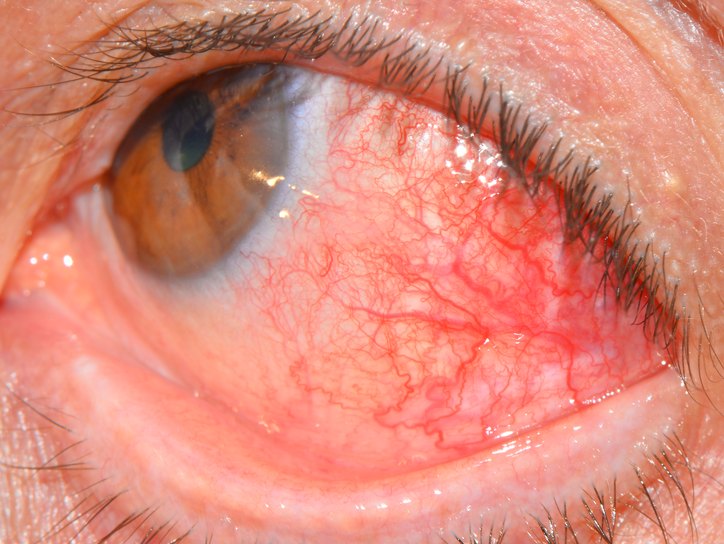
Gründe für Skleritis:
- Entzündung;
- Augentrauma;
- Allergie;
- Augenoperationen;
- Infektionen;
- Gicht;
- Strahlenbelastung;
- Der Einfluss von Chemikalien;
- Ein Bissen eines Insekts;
- Kontakt mit einem Fremdkörper.
Neben Schmerzen und Schwellungen äußert sich die Krankheit in Lichtscheu, Tränenfluss, Augenrötung und erhöhtem Augeninnendruck. Juckreiz, Brennen treten auf, das Sehvermögen fällt. Bei eitriger Skleritis wird Eiter freigesetzt. Wenn das Auge verletzt ist, werden Abstoßung, Netzhautruptur zu Komplikationen.
Skleritis wird durch Untersuchung der Sehorgane nachgewiesen. Machen Sie einen Bluttest, Tränenflüssigkeit. Folgende Forschungsarten werden durchgeführt: Biomikroskopie, Ophthalmoskopie, CT, Augenultraschall, MRT.
Zur Behandlung von Skleritis wird häufig Folgendes verschrieben:
- NSAIDs in Form von Tropfen, Salben ("Tobradex", "Dexapos", "Dexamethason") - zur Beseitigung von Entzündungen.
- Antihypertensive Tropfen ("Betaxolol", "Mezaton") - zur Senkung des Augeninnendrucks.
- Tropfen auf Basis von Enzymen (Giazon, Lidaza). Tragen Sie zur Beseitigung von Entzündungsherden bei.
- Schmerzmittel (Movalis, Butadion, Indometacin). Reduzieren Sie Beschwerden, lindern Sie den Zustand.
- Antibiotika-Penicilline ("Ampicillin", "Amoxicillin"). Wird beim Nachweis einer bakteriellen Infektion verwendet.

Gleichzeitig mit der Einnahme von Medikamenten wird Physiotherapie eingesetzt:
- Elektrophorese. Ermöglicht dem Medikament, in die tiefen Gewebe der Augen einzudringen.
- Magnetfeldtherapie. Stimuliert die Prozesse der Gewebereparatur, beschleunigt die Heilung.
- UHF. Elektromagnetische, thermische Wirkung erhöht die Durchblutung, beseitigt Schmerzen und Entzündungen.
Helfen konservative Methoden nicht, wird eine Operation verordnet. Es ist normalerweise indiziert bei nekrotisierender Skleritis, wenn die Hornhaut betroffen ist und das Sehvermögen stark beeinträchtigt ist. Während der Operation wird ein Teil der Lederhaut vom Spender transplantiert. Bei einem eitrigen Prozess (zum Öffnen eines Abszesses) ist eine Intervention angezeigt, wenn ein Fremdkörper in das Auge gelangt.
Beim Sklettern ist es besser, eine Sonnenbrille zu tragen.
Heben Sie keine Gewichte, springen, rennen Sie nicht, da Risse in der betroffenen Lederhaut auftreten können. Die Krankheitsprävention umfasst mehrere Maßnahmen:
- Einhaltung der Augenhygiene.
- Schutz der Sehorgane vor Staub, direkten Sonnenstrahlen.
- Beseitigung von Pathologien, die Skleritis verursachen.
- Kontakt mit allergenen Stoffen, Insekten vermeiden.
Staphilome treten als Folge einer Lockerung des Kollagens in der Sklera auf. Der Prozess tritt mit der Entwicklung einer schweren Myopie (Myopie) auf. Es wird von einem Sehverlust, schneller Ermüdung und einem Schweregefühl in den Augen begleitet. Manchmal ist das Sichtfeld eingeschränkt. Staphilome führen zu Komplikationen: Dystrophie, Netzhautablösung, Katarakt, Offenwinkelglaukom.
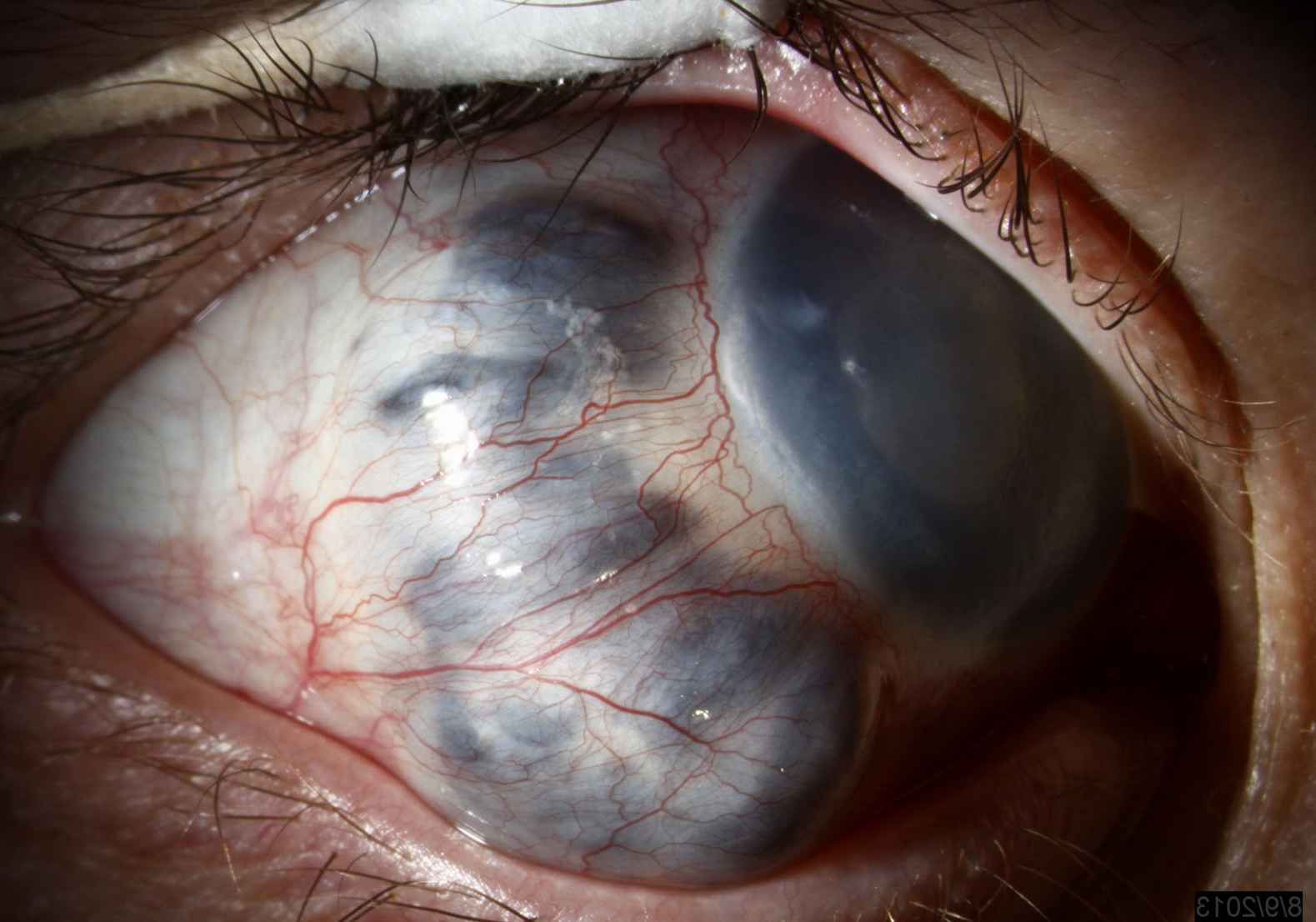
Die Behandlung der Pathologie ist komplex (konservativ, chirurgisch), sie zielt darauf ab, das Fortschreiten der Myopie zu verlangsamen. Verschreiben Sie Mittel zur Entspannung der Akkommodation ("Irifrin", "Midriacil", "Atropin"), zur Stärkung der Lederhaut (Antioxidantien, Vitamine), um die Hämodynamik der Augen und des Stoffwechsels zu verbessern ("Cytochrom C", "Reticulin", "Kuspavit ." "). Physiotherapeutische Verfahren werden gezeigt: Laserstimulation, Elektrophorese. Das Tragen von orthokeratologischen starren Linsen hilft.
Die Operation wird durchgeführt, um eine weitere Dehnung der Sklera zu verhindern.
Die Staphilomprophylaxe umfasst Maßnahmen zur Verlangsamung der Myopieentwicklung. Diese beinhalten:
- Stärkung des Körpers;
- Einhaltung der Hygiene, Tagesablauf;
- Einschränkung des Zeitvertreibs am Computer, Fernseher;
- Regelmäßige Kontrolluntersuchungen beim Augenarzt.
Skleral Tränen
Skleraruptur ist eine Wunde mit Vorwölbung, Beschädigung, Verlust der inneren Strukturen der Augen. Die Pathologie verursacht eine ausgeprägte Dysfunktion der Sehorgane. Augenverletzungen sind oft die Ursache.
Wird eine Ruptur der Sklera festgestellt, werden Nähte an der Wunde angebracht. Um einer Netzhautablösung vorzubeugen, wird eine Diathermokoagulation durchgeführt. Verschreiben Sie eine entzündungshemmende Therapie (Antibiotika, Sulfonamide, Anästhetika).
Freilegung der Nervenscheibe
Die Aushöhlung des Sehnervenkopfes ist eine Vertiefung in seinem Zentrum. Die Verletzung kann durch pathologische Veränderungen verursacht werden, ist aber auch eine Variante der Norm. Bei 75% der gesunden Menschen wird eine physiologische Exkavation festgestellt.
Bei glaukomatösen Veränderungen zeigt die Untersuchung des Fundus eine Aufhellung der Nervenscheibe. Die Vertiefung befindet sich zuerst in den temporalen, zentralen Teilen, dann verändert sich die gesamte Bandscheibe. Die Pathologie wird von folgenden Symptomen begleitet:
- Schmerzen, Schweregefühl in den Augen;
- Visuelle Ermüdung;
- Sehverlust;
- Vervielfältigung des Bildes;
- Einschränkung des Sichtfeldes.